L’accumulation d’eau dans les poumons ou œdème pulmonaire est une complication redoutée de l’insuffisance cardiaque. À la croisée de la pneumologie et de la cardiologie, cette condition met en lumière des liens physiopathologiques complexes où le cœur, censé propulser efficacement le sang, se voit dans l’incapacité de remplir sa fonction. Cette défaillance entraîne une stagnation sanguine qui pousse le liquide à s’infiltrer dans les alvéoles pulmonaires, perturbant les échanges gazeux et provoquant une détresse respiratoire. Comprendre ce mécanisme est essentiel afin d’optimiser la prise en charge et adapter les traitements médicaux à chaque patient.
Avec l’augmentation de la prévalence de l’insuffisance cardiaque congestive, souvent liée à des pathologies chroniques telles que l’hypertension ou les cardiopathies ischémiques, il devient crucial de détecter rapidement les signes avant-coureurs d’un œdème pulmonaire. Les symptômes cardiaques et respiratoires, parfois subtils au début, doivent être systématiquement évalués pour éviter une aggravation brutale. En parallèle, la gestion des fluides et la surveillance constante de l’état hémodynamique jouent un rôle clé dans la prévention et le traitement. Cet article explore donc les fondements physiopathologiques du lien entre eau dans les poumons et insuffisance cardiaque tout en détaillant les stratégies thérapeutiques actuelles, enrichies d’exemples cliniques et de méthodes de diagnostic avancées.
Les mécanismes physiopathologiques liant l’eau dans les poumons à l’insuffisance cardiaque
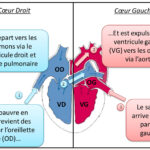
Comprendre l’instauration d’un œdème pulmonaire chez un patient souffrant d’insuffisance cardiaque nécessite d’examiner la circulation sanguine et la fonction des ventricules cardiaques. Le cœur gauche, qui reçoit le sang oxygéné en provenance des poumons, doit le propulser vers tout l’organisme. En cas d’insuffisance cardiaque gauche, que ce soit par affaiblissement du muscle cardiaque (myocarde) ou par rigidité des parois, le sang s’accumule en amont dans l’oreillette gauche puis dans les veines pulmonaires. Cette congestion veineuse augmente la pression dans les capillaires pulmonaires, provoquant une fuite de liquide à travers la paroi capillaire vers les alvéoles.
L’accumulation de ce liquide dans l’espace alvéolaire est ce qui constitue un œdème pulmonaire. Il perturbe les échanges d’oxygène et de dioxyde de carbone, entraînant une hypoxémie, avec des conséquences potentiellement graves. Ce phénomène peut apparaître brutalement lors d’une décompensation cardiaque aiguë, ou évoluer progressivement dans des cas chroniques d’insuffisance cardiaque. Ce dernier cas souligne l’importance du suivi attentif des patients à risque, notamment pour détecter les signes précoces de rétention hydrique, tels que l’augmentation de poids rapide ou les œdèmes périphériques.
Plusieurs facteurs aggravants influent également sur ce processus, comme une hypertension artérielle mal contrôlée ou des troubles du rythme cardiaque. À cela s’ajoute parfois une complication rénale qui altère la capacité du corps à éliminer l’excès de liquide, rendant la gestion encore plus complexe. La physiopathologie détaillée montre donc que l’insuffisance cardiaque congestive ne se limite pas à une simple défaillance mécanique, mais implique un cercle vicieux d’excès hydrique et de surcharge cardiaque inexorable.
Voici une liste des principaux mécanismes en jeu :
- Insuffisance du ventricule gauche conduisant à une accumulation sanguine en amont.
- Augmentation de la pression capillaire pulmonaire favorisant la fuite de plasma dans les alvéoles.
- Altération des échanges gazeux due à la présence d’eau dans l’espace alvéolaire.
- Activation neurohumorale aggravant la rétention hydrique et la vasoconstriction.
- Complications rénales limitant l’élimination des excès de liquide.
| Composant affecté | Mécanisme physiopathologique | Conséquences cliniques |
|---|---|---|
| Ventricule gauche | Diminution de la contraction musculaire | Rétention sanguine, fatigue et œdèmes |
| Capillaires pulmonaires | Augmentation de la pression hydrostatique | Fuite de liquide, œdème pulmonaire |
| Rein | Diminution de la filtration glomérulaire | Rétention hydrique, surcharge en liquide |
Symptômes cardiaques et manifestations respiratoires liés à l’eau dans les poumons
La présence d’eau dans les poumons se traduit par une série de symptômes qui témoignent d’une insuffisance cardiaque souvent avancée. Parmi ceux-ci, la dyspnée, ou essoufflement, est le signe clinique le plus fréquent. Elle peut apparaître lors d’efforts modérés ou même au repos en cas d’œdème pulmonaire aigu. Ce symptôme s’accompagne fréquemment d’une sensation d’oppression thoracique, de toux, surtout nocturne, et parfois d’un crachement mousseux, parfois teinté de sang qui signale un œdème sévère envahissant l’espace alvéolaire.
Les patients présentent également une fatigue générale et une diminution de la capacité à réaliser les activités physiques, en raison d’une oxygénation insuffisante. La cyanose, coloration bleutée des extrémités, indique une hypoxémie avancée. Des signes périphériques comme les œdèmes des membres inférieurs ou encore la prise de poids rapide suite à la rétention des fluides permettent d’évoquer une décompensation cardiaque avec rétention hydrique.
Dans certaines situations, le patient peut présenter des palpitations ou des syncopes liées à des anomalies du rythme cardiaque, conséquences fréquentes de l’insuffisance cardiaque chronique. Le diagnostic clinique repose donc sur un examen minutieux associant auscultation pulmonaire, où l’on retrouve souvent des râles crépitants en bases, et une évaluation cardiologique. Ces éléments permettront d’orienter la stratégie thérapeutique et les examens complémentaires nécessaires afin de confirmer la gravité de la situation.
Pour approfondir la compréhension du diagnostic médical associé, il est parfois indispensable de recourir à l’imagerie médicale, notamment l’IRM pelvienne guide qui peut offrir des informations complémentaires autour des effets systémiques d’une insuffisance avancée. Par ailleurs, cette symptomatologie nécessite une surveillance rigoureuse en milieu hospitalier pour éviter une défaillance respiratoire majeure.
Techniques avancées pour le diagnostic de l’œdème pulmonaire lié à l’insuffisance cardiaque
Le diagnostic de l’œdème pulmonaire dans le contexte d’une insuffisance cardiaque requiert une démarche méthodique combinant différents examens complémentaires afin de quantifier la sévérité et de cibler la cause sous-jacente. L’examen radiologique standard, la radiographie thoracique, reste une étape incontournable. Elle montre typiquement une opacité en « ailes de papillon » centrée autour des bronches, associée à un élargissement de la silhouette cardiaque en cas d’insuffisance gauche.
Les échocardiographies sont essentielles pour visualiser la fonction cardiaque, en particulier la fraction d’éjection ventriculaire gauche. Elles permettent de détecter les anomalies contractiles et les dysfonctionnements valvulaires pouvant contribuer à la congestion pulmonaire. D’autres méthodes comme la mesure des peptides natriurétiques dans le sang peuvent aider à confirmer un diagnostic d’insuffisance cardiaque en différenciant les causes cardiaques des causes pulmonaires d’œdème.
Dans certains cas complexes, des techniques plus sophistiquées telles que l’IRM cardiaque viennent compléter le bilan pour une meilleure caractérisation du muscle cardiaque, particulièrement utile lorsque la cause de l’insuffisance est incertaine. Ces approches modernes permettent d’affiner le traitement et la gestion des fluides pour un contrôle optimal de la maladie.
Les tests diagnostiques à connaître incluent :
- Radiographie thoracique standard.
- Échocardiographie transthoracique ou transœsophagienne.
- Dosage des peptides natriurétiques (BNP, NT-proBNP).
- IRM cardiaque pour des cas complexes.
- Analyses biologiques pour évaluer la fonction rénale et électrolytique.
Traitements médicaux et prise en charge de l’eau dans les poumons en contexte d’insuffisance cardiaque
La prise en charge de l’eau dans les poumons provoquée par une insuffisance cardiaque congestive nécessite une approche globale et multidisciplinaire. Les traitements médicaux visent avant tout à améliorer la fonction cardiaque tout en réduisant le volume de liquide retenu dans l’organisme. Les diurétiques jouent un rôle central en favorisant l’élimination rénale du sodium et de l’eau, diminuant ainsi la surcharge pondérale et la pression capillaire pulmonaire.
Parallèlement, les inhibiteurs de l’enzyme de conversion (IEC) et les bêta-bloquants améliorent la fonction myocardique et freinent la progression de la maladie. La gestion des fluides, limitant apports hydriques et sel, est cruciale et doit être adaptée à chaque stade de la maladie. Certaines situations nécessitent une oxygénothérapie pour pallier l’hypoxémie et parfois une assistance ventilatoire en cas d’insuffisance respiratoire sévère.
À côté de ces traitements pharmacologiques, la prise en charge non médicamenteuse, incluant un suivi nutritionnel rigoureux, est essentielle. La connaissance des liens entre insuffisance cardiaque et complications rénales rappelle l’importance d’un équilibre adapté, aussi bien en intrants qu’en sortie hydrique. Des recommandations spécifiques existent, telles que détaillées dans cette recette insuffisance rénale, qui donnent des pistes nutritionnelles adaptées pour les patients en surcharge hydrique.
Une liste des points clé pour les traitements :
- Utilisation de diurétiques pour éliminer l’excès de liquide.
- Médicaments améliorant la fonction cardiaque (IEC, bêta-bloquants).
- Restriction hydrique et modération du sel alimentaire.
- Oxygénothérapie en cas de déficit en oxygène.
- Surveillance attentive des fonctions rénales.
Approche multidisciplinaire et suivi à long terme : prévention et qualité de vie
Pour gérer efficacement l’insuffisance cardiaque congestive compliquée d’œdème pulmonaire, il est impératif d’adopter une approche multidisciplinaire. Cette stratégie regroupe cardiologues, pneumologues, néphrologues et kinésithérapeutes afin d’offrir un suivi cohérent, qui englobe traitement, réadaptation et prévention des récidives. Le coaching adapté à la tolérance à l’effort aide à améliorer la capacité physique sans surcharger le cœur.
Le suivi régulier permet aussi d’anticiper les épisodes d’aggravation et de mieux ajuster la prise en charge. La éducation thérapeutique du patient, notamment sur la reconnaissance des signes avant-coureurs d’insuffisance cardiaque, telle la fatigue ou la prise de poids soudaine, est un levier majeur d’amélioration de la qualité de vie. Des programmes spécialisés utilisés dans les centres cardiaques peuvent être recommandés pour un accompagnement optimal.
Enfin, la prévention des complications passe par une gestion cohérente des comorbidités associées. Cette composante est essentielle dans le cadre d’une maladie chronique, complexe et multifactorielle. Un tableau récapitulatif des enjeux de cette prise en charge illustre les différents niveaux d’intervention :
| Aspect de la prise en charge | Objectif | Intervenants principaux |
|---|---|---|
| Surveillance clinique | Détection précoce des décompensations | Cardiologue, infirmier |
| Gestion des médicaments | Optimisation thérapeutique | Cardiologue, pharmacien |
| Réhabilitation physique | Amélioration de la tolérance à l’effort | Kinésithérapeute, coach sportif |
| Éducation et suivi | Autonomie et qualité de vie | Équipe pluridisciplinaire |
Qu’est-ce que l’œdème pulmonaire dans le cadre de l’insuffisance cardiaque ?
L’œdème pulmonaire est une accumulation anormale de liquide dans les poumons, résultant généralement d’une défaillance du cœur gauche à propulser efficacement le sang, ce qui provoque une fuite liquidienne dans les alvéoles pulmonaires.
Quels sont les principaux symptômes qui indiquent la présence d’eau dans les poumons ?
Essoufflement, toux avec expectoration mousseuse, fatigue, sensation d’oppression thoracique et œdèmes périphériques sont des signes évocateurs à surveiller.
Comment se déroule le diagnostic de l’œdème pulmonaire lié à une insuffisance cardiaque ?
Il repose principalement sur la radiographie thoracique, l’échocardiographie, le dosage des peptides natriurétiques et éventuellement l’IRM cardiaque pour les cas complexes.
Quels traitements sont privilégiés pour gérer l’eau dans les poumons chez les patients atteints d’insuffisance cardiaque ?
Les traitements incluent la prescription de diurétiques, l’utilisation d’IEC, les bêta-bloquants, la restriction hydrique, et en cas de besoin l’oxygénothérapie.
Pourquoi un suivi multidisciplinaire est-il essentiel dans la prise en charge de l’insuffisance cardiaque ?
Ce suivi permet une surveillance globale, une optimisation du traitement, une meilleure réadaptation à l’effort et la prévention des complications, favorisant ainsi une meilleure qualité de vie.