L’IRM du pancréas s’impose aujourd’hui comme un examen incontournable dans le diagnostic des pathologies pancréatiques. Grâce à une technologie d’imagerie de pointe, elle offre une vision détaillée et précise de cet organe souvent difficile à explorer. Ce type d’IRM abdominale requiert un protocole bien structuré pour assurer la qualité des images et la sécurité du patient. Le déroulement complet de l’examen intègre plusieurs étapes, de la préparation initiale à l’analyse fine des images, en passant par le positionnement adapté et souvent l’injection d’un produit de contraste. Chaque étape contribue à optimiser la séquence IRM afin d’obtenir des clichés exploitables par les professionnels de santé. Dans un contexte où les affections du pancréas, telles que les tumeurs bénignes ou malignes, la pancréatite ou les anomalies congénitales, nécessitent un examen diagnostique précis, comprendre comment se déroule cette IRM est essentiel pour les patients et les praticiens.
Les techniques modernes d’imagerie abdominale ont beaucoup évolué pour offrir moins de contraintes et une meilleure expérience au patient. Le protocole standardisé de l’IRM pancréatique permet ainsi de minimiser le temps d’examen tout en maximisant la qualité et la résolution des images obtenues. La préparation en amont du patient joue également un rôle clé, notamment pour réduire la présence d’air dans l’estomac ou les intestins, qui peut gêner la visualisation fine du pancréas. Les progrès récents dans l’utilisation du produit de contraste améliorent la distinction entre les tissus sains et pathologiques, ce qui facilite l’interprétation des résultats par le radiologue.
Au cours de cet article, chaque phase sera expliquée en détail, soulignant les précautions à prendre, les techniques spécifiques utilisées pendant l’examen, ainsi que le rôle de chaque acteur dans ce processus médical. Cela permettra de lever le voile sur un examen parfois source d’appréhension et de favoriser une meilleure compréhension des enjeux et bénéfices de l’IRM pancréas. L’attention particulière portée au respect de la sécurité IRM renforce la confiance et l’adhésion du patient, pour qui cette investigation représente une étape clé vers un diagnostic précis et un suivi adéquat.
Préparation à l’IRM pancréas : étapes et conseils pour un examen réussi
La préparation IRM avant un examen du pancréas est primordiale pour garantir la qualité des séquences IRM et faciliter l’interprétation des images. Ce temps préalable, souvent sous-estimé, comprend plusieurs consignes que le patient doit suivre scrupuleusement. L’objectif est de limiter la présence d’éléments pouvant altérer l’imagerie abdominale, notamment la mobilité intestinale et les artefacts liés à l’air contenu dans le tractus digestif. Par exemple, il est généralement demandé de jeûner pendant plusieurs heures avant le rendez-vous, souvent entre 4 et 6 heures. Le jeûne limite la distension gastrique et intestinale, ce qui permet une meilleure définition des contours du pancréas et des structures environnantes.
En outre, certains dispositifs médicaux, métalliques ou électroniques, constituent une contre-indication absolue ou relative à la réalisation d’une IRM pancréas. Le personnel médical vérifie donc en amont la présence d’éventuels implants tels que pacemakers, neurostimulateurs, clips vasculaires ou prothèses métalliques. Cette étape est cruciale pour assurer la sécurité IRM et éviter les risques liés au champ magnétique intense produit par la machine.
Une fois les conditions de sécurité validées et la préparation alimentaire respectée, le patient est informé au sujet du déroulement examen. Cette information inclut souvent des recommandations sur la nécessité de rester immobile durant l’examen, d’éviter de parler, et parfois d’effectuer des apnées de courte durée pour limiter les mouvements respiratoires. Le réalisateur d’IRM peut aussi demander de reporter l’examen en cas de contamination ou fièvre, éléments pouvant rendre l’interprétation moins fiable.
Par ailleurs, dans certains cas spécifiques, il est possible qu’on prescrive un produit médicamenteux antispasmodique afin de réduire les mouvements du tube digestif. Ces mouvements peuvent nuire à la netteté des images obtenues. Les modalités de préparation prennent aussi en compte le poids et la taille du patient pour adapter les séquences IRM et la dose de produit de contraste éventuellement administré.
Les points clés à retenir pour une préparation optimale sont :
- Respect strict du jeûne avant l’examen, généralement 4 à 6 heures.
- Vérification médicale approfondie à propos des implants et dispositifs métalliques.
- Information détaillée du patient sur le déroulement et les consignes à suivre.
- Usage éventuel d’un antispasmodique pour réduire les artefacts liés aux mouvements intestinaux.
- Adaptation de la préparation aux caractéristiques individuelles du patient.
Cette étape est première dans la chaîne de qualité de l’IRM pancréatique. Elle s’appuie sur un dialogue entre le personnel médical et le patient, permettant ainsi d’assurer la meilleure réussite possible du protocole d’imagerie.
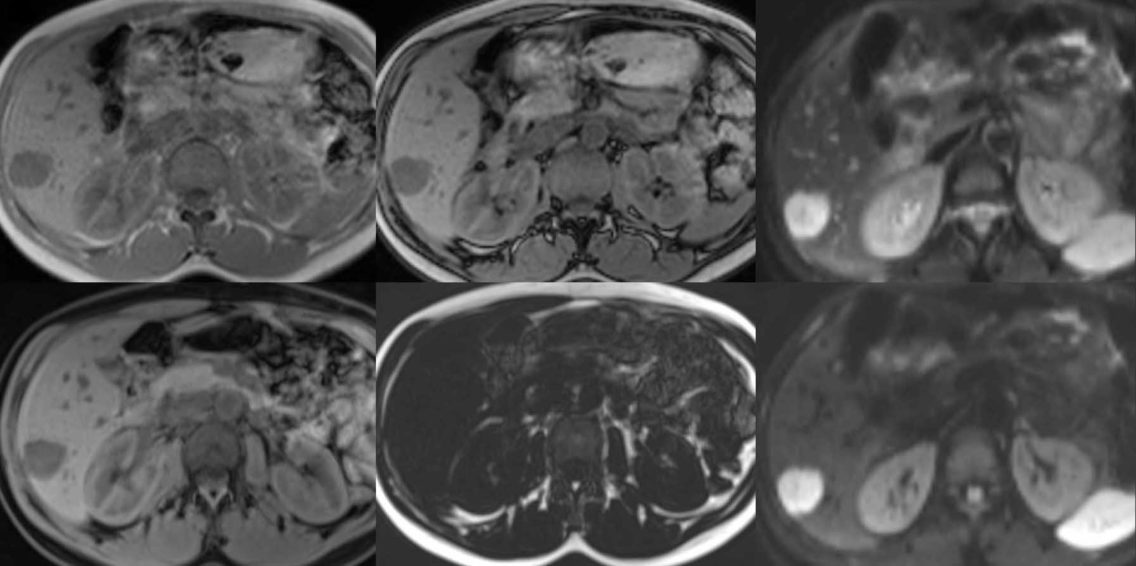
Positionnement patient et déroulement de l’examen IRM pancréatique
Le positionnement patient revêt une importance capitale dans le déroulement examen afin d’obtenir des séquences IRM exploitables pour l’analyse des images. Le patient est installé sur une table motorisée qui glisse ensuite dans le tunnel de l’appareil d’imagerie. Généralement, la position la plus courante est celle en décubitus dorsal, c’est-à-dire allongé sur le dos. Cette posture optimise la stabilité et réduit les mouvements pendant la prise des clichés.
Des coussins et supports sont utilisés pour maintenir confortablement le patient et limiter les déplacements. En effet, toute micro-mobilité peut entraîner des flous et dégrader la résolution des images, nuisant à l’identification précise des anomalies éventuelles dans le pancréas. Un système de communication audio est mis à disposition pour dialoguer avec le personnel technique pendant l’examen, élément rassurant pour le patient.
Le déroulement de l’examen IRM pancréas comprend plusieurs étapes, dont la réalisation de diverses séquences IRM qui permettent d’obtenir des vues multiples et complémentaires. Les séquences incluent des images pondérées en T1 et T2, des acquisitions en dynamique lors de l’injection de produit de contraste, ainsi que des séquences spécifiques pour l’évaluation des canaux pancréatiques. Celles-ci sont élaborées pour obtenir une imagerie abdominale détaillée et permettant de distinguer avec précision entre tissus sains et lésions suspectes.
Le temps total d’examen varie selon les protocoles mais oscille généralement entre 20 et 40 minutes. Chaque séquence requiert parfois la coopération du patient, notamment pour réaliser des apnées de courte durée afin d’améliorer la netteté des images. Le radiologue ou le manipulateur en électroradiologie veille au bon déroulement et ajustements nécessaires selon les premières acquisitions obtenues.
Par ailleurs, l’injection de produit de contraste, souvent à base de gadolinium, intervient durant la session. Ce produit améliore la visualisation des vaisseaux et des structures tumorales, facilitant une meilleure définition des anomalies. L’injection est faite par voie intraveineuse, sous surveillance attentive, et ne dure que quelques minutes. Des réactions allergiques sont extrêmement rares mais le personnel est formé pour intervenir rapidement en cas de nécessité.
- Mise en place patient en décubitus dorsal avec calages adaptés.
- Réglage et contrôle du matériel IRM pour optimiser les séquences.
- Réalisation de séquences IRM variées : T1, T2, dynamique, canal pancréatique.
- Collaboration active du patient via apnées et immobilité.
- Injection contrôlée de produit de contraste en intraveineuse.
Cette organisation rigoureuse autour du positionnement et du déroulement assure une imagerie précise, indispensable pour l’interprétation résultats et le diagnostic ultérieur.
Techniques de séquence IRM spécifiques pour une imagerie pancréatique optimale
Les séquences IRM du pancréas se distinguent par leur complexité et leur précision. Elles représentent l’armature technique de tout examen IRM pancréatique, visant à délivrer des images multiparamétriques exploitables par le radiologue. Les principales séquences concernent les acquisitions pondérées en T1 et T2, qui offrent des contrastes différents entre les tissus. Ces séquences permettent notamment de visualiser la structure interne du pancréas, les contours, ainsi que les tissus inflammés ou tumoraux.
La séquence pondérée en T1 est particulièrement utile après injection de produit de contraste : elle permet de mettre en évidence des zones hyper- ou hypo-vascularisées, caractéristiques de lésions malignes ou bénignes. En revanche, la séquence en T2 est plus sensible aux variations de liquides, donc précieuse pour détecter un oedème pancréatique ou des kystes. Par ailleurs, des séquences en diffusion complètent le protocole en mesurant la mobilité des molécules d’eau dans les tissus, apportant des informations importantes sur la nature des anomalies suspectes.
Pour une imagerie abdominale ciblée, il arrive aussi qu’on intègre des séquences spécifiques appelées séquences cholangiopancréatographiques par résonance magnétique (CPRM). Ces dernières mettent en lumière les voies biliaires et pancréatiques sans injection de produit de contraste, facilitant la détection d’obstructions ou sténoses.
La qualité de ces séquences repose sur le matériel IRM utilisé, généralement des appareils à champ élevé (1,5 Tesla ou plus). L’amélioration des bobines de réception et l’optimisation logicielle participent également à un gain significatif en résolution spatiale et en netteté des images. C’est grâce à cette combinaison technique que le lecteur radiologique peut procéder à une analyse détaillée des structures pancréatiques.
| Séquence IRM | Objectif | Caractéristique principale |
|---|---|---|
| T1 pondérée avec contraste | Visualisation des lésions vascularisées | Excellente distinction tumeurs / tissus normaux |
| T2 pondérée | Détection d’oedème et kystes | Sensibilité aux liquides |
| Diffusion | Évaluation de la mobilité des molécules d’eau | Distingue lésions bénignes / malignes |
| CPRM | Visualisation des canaux biliaires et pancréatiques | Non invasif, sans produit de contraste |
La maîtrise des séquences IRM est essentielle pour que chaque étape du protocole contribue à un diagnostic fiable. Les radiologues combinent ces outils pour affiner leur interprétation résultats en corrélation avec le tableau clinique du patient.
Sécurité IRM et rôle médical pendant l’examen d’imagerie pancréatique
La sécurité IRM constitue un volet fondamental lors du déroulement de tout examen, en particulier pour l’IRM pancréas où les patients sont exposés à un champ magnétique puissant ainsi qu’à une injection de produit de contraste. Avant tout, le personnel soignant s’assure que toutes les contre-indications sont levées. Les patients avec implants incompatibles ou claustrophobie avancée peuvent se voir proposer des alternatives ou un accompagnement spécifique.
Durant l’examen, une surveillance continue est mise en place pour gérer toute complication éventuelle liée à l’injection intraveineuse du gadolinium. Ce produit est généralement bien toléré, néanmoins des réactions allergiques rares mais sévères peuvent survenir. L’équipe médicale est donc formée à intervenir rapidement et à ajuster l’examen en cas de problème. La signalisation permanente audio entre patient et manipulateur permet également de rassurer la personne tout au long du parcours IRM pancréatique.
Un point important réside enfin dans l’adaptation des paramètres IRM pour éviter les effets secondaires liés à la durée d’exposition et au bruit intense généré par l’appareil. Le patient reçoit systématiquement des protections auditives, et une présentation claire des étapes diminue le stress et l’inconfort. Ces mesures participent à garantir la coopération et, par conséquent, une meilleure qualité des images.
Le rôle médical est double : il s’agit d’assurer la sécurité tout en respectant les exigences techniques du protocole. La collaboration entre radiologues, manipulateurs et autres professionnels permet d’optimiser à la fois le confort du patient et la fiabilité du diagnostic.
- Vérification rigoureuse des contre-indications avant examen.
- Surveillance attentive pendant et après l’injection de produit de contraste.
- Communication constante pour rassurer le patient.
- Utilisation de protections auditives pendant l’examen.
- Réactivité du personnel en cas d’incidents.
Analyse des images IRM pancréatiques et interprétation des résultats
Après la réalisation complète des séquences IRM, l’analyse des images constitue l’étape clé du diagnostic. Cette phase repose sur l’expertise du radiologue, qui étudie minutieusement les clichés pour détecter toute anomalie pancréatique. Grâce à la haute résolution des séquences, il est possible d’évaluer la morphologie, la vascularisation, et les modifications tissulaires. Le radiologue prend en compte la présence de masses, les dilatations des canaux pancréatiques, ou encore les signes d’inflammation diffuse.
Cette interprétation repose sur la synthèse des différentes séquences. Par exemple, une lésion vue en hypersignal T2, et qui rehausse fortement au produit de contraste, peut orienter vers un diagnostic de tumeur pancréatique. A contrario, une zone sans rehaussement peut correspondre à une nécrose ou à une région kystique. L’intégration des séquences en diffusion aide également à différencier les lésions bénignes des formes potentiellement malignes, ce qui orientera la prise en charge thérapeutique.
Dans certains cas, des bilans complémentaires peuvent être nécessaires, notamment après une lecture initiale des images IRM pancréas. Ces examens s’inscrivent dans un parcours pluridisciplinaire avec les équipes d’oncologie, chirurgie, ou gastroentérologie. Les résultats sont généralement transmis au médecin prescripteur dans un délai relativement court pour accélérer le processus diagnostic et thérapeutique.
Les critères utilisés lors de l’interprétation sont :
- Nature du signal (hyper ou hypo- signal sur T1/T2).
- Rehaussement du produit de contraste indiquant la vascularisation.
- Modifications de la structure pancréatique (taille, contours).
- Apparence des canaux biliaires et pancréatiques.
- Présence éventuelle d’adénopathies ou métastases associées.
Ce travail d’interprétation experte est au cœur du bénéfice diagnostique de l’IRM. Il contribue à orienter les décisions médicales, du simple suivi à l’intervention chirurgicale ou à la chimiothérapie, selon la nature des anomalies détectées.
L’IRM pancréas, en dépit de sa complexité technique, se présente comme un outil essentiel dans la surveillance des affections pancréatiques. La combinaison d’un protocole rigoureux, d’une préparation minutieuse et d’une analyse experte garantit une prise en charge optimale des patients.
Faut-il toujours jeûner avant une IRM du pancréas ?
Le jeûne de 4 à 6 heures est généralement recommandé pour améliorer la qualité de l’imagerie abdominale en réduisant la distension gastrique et intestinale. Cependant, dans certains cas particuliers, un avis médical peut adapter cette consigne.
Quels sont les risques liés à l’injection de produit de contraste ?
L’injection de gadolinium est en général bien tolérée. Les réactions allergiques sont rares mais possibles. Le personnel est formé à gérer toute urgence et surveille étroitement le patient pendant et après l’injection.
Peut-on réaliser une IRM pancréas en cas d’implant métallique ?
Certains implants peuvent être compatibles avec l’IRM, d’autres non. Une vérification rigoureuse est impérative avant l’examen. En cas d’incompatibilité, d’autres méthodes d’imagerie pourront être envisagées.
Combien de temps dure une IRM pancréas ?
L’examen dure habituellement entre 20 et 40 minutes, selon la complexité du protocole et la nécessité d’injections et séquences complémentaires.
Comment se déroule l’analyse des images après l’IRM ?
Les images sont étudiées par un radiologue expert qui utilise diverses séquences pour identifier anomalies et pathologies. Les résultats sont envoyés au médecin prescripteur pour définir la stratégie thérapeutique adaptée.