Le compte rendu clinique constitue un outil fondamental dans la communication médicale, garantissant la continuité et la qualité des soins entre les professionnels de santé. Sa rédaction exige une maîtrise parfaite de la syntaxe médicale et une rigueur sans faille pour transformer des observations cliniques souvent complexes en un document médical clair et précis. Dans un contexte où l’information doit circuler efficacement, la clarté et la précision ne sont plus de simples qualités souhaitables, mais des impératifs essentiels à la sécurité des patients.
Un compte rendu clinique bien élaboré facilite la compréhension rapide du rapport patient, évitant les interprétations erronées et les pertes de temps qui pourraient compromettre la prise en charge. La rédaction médicale, loin d’être une formalité administrative, joue un rôle d’interface verbale entre les savoirs cliniques et leur application pratique. Les notes cliniques, lorsqu’elles sont détaillées et structurées, deviennent un véritable héritage professionnel éclairant les décisions futures. L’article qui suit explore les pratiques et astuces pour maîtriser cet exercice technique, combinant précision linguistique et organisation rigoureuse des informations.
Éléments essentiels pour la rédaction d’un compte rendu clinique clair et précis
La rédaction d’un compte rendu clinique, qu’elle soit destinée à une transmission interne ou à un partage interdisciplinaire, requiert plusieurs fondamentaux. Dans un premier temps, il est crucial d’adopter un vocabulaire médical adéquat sans sombrer dans un jargon inaccessible. L’objectif est de maintenir la clarté afin que tout professionnel de santé, quelles que soient ses spécialités ou son expérience, puisse comprendre aisément le contenu.
En pratique, un compte rendu structuré se divise souvent en plusieurs parties permettant un accès rapide aux informations clés : identification du patient, motif de la consultation, antécédents médicaux, examen clinique, diagnostic, traitement et suivi. Cette organisation logicielle donne non seulement du sens au récit mais favorise aussi une synthèse efficace lors des relectures. Une syntaxe médicale correctement appliquée joue un rôle majeur, notamment pour éviter les ambiguïtés, en choisissant des formulations simples, actives et précises.
La cohérence temporelle est également une règle capitale. Les événements doivent s’enchaîner logiquement, sans sauts ni interruptions qui pourraient dérouter le lecteur. Par exemple, il est recommandé de présenter les antécédents dès le début et de progresser vers les constatations actuelles. Utiliser des connecteurs adaptés (« ensuite », « par la suite », « enfin ») renforce la fluidité du document.
L’importance accordée à la précision ne peut être sous-estimée. Une erreur ou une imprécision dans la transcription des données peut avoir des conséquences graves, notamment lorsqu’une décision clinique repose directement sur le rapport. Aussi, l’auteur se doit de vérifier l’exactitude des mesures, tests ou observations notées.
Enfin, la mise en page et la présentation influent grandement sur la lisibilité. Utiliser des puces, des paragraphes courts et des titres clairs facilite la navigation dans le document, évitant l’effet « mur de texte » souvent redouté dans les rapports médicaux. Cette démarche améliore la communication médicale en rendant le rapport patient agréable à lire tout en renforçant son impact.

Techniques avancées pour optimiser la rédaction médicale dans les notes cliniques
Au-delà des fondamentaux, la rédaction médicale peut être enrichie par des techniques spécifiques qui améliorent la qualité des notes cliniques. Parmi celles-ci, l’usage maîtrisé des abréviations est un subtil équilibre entre gain de temps et risque d’incompréhension. Il est conseillé de n’employer que les abréviations standardisées convenues par la communauté médicale, de les définir au préalable si nécessaire, et d’éviter les formules trop personnelles.
La répétition contrôlée des termes techniques, notamment des diagnostics ou des traitements, permet une meilleure mémorisation et évite les contresens. Par exemple, répéter le nom exact d’une molécule plutôt que d’user de synonymes variés aligne le document sur la norme et facilite les recherches ultérieures dans les bases de données médicales.
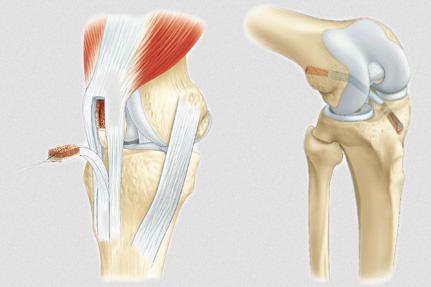
Parallèlement, les graphiques, tableaux et autres supports visuels peuvent être intégrés directement dans le compte rendu clinique pour renforcer la compréhension. Un tableau des constantes vitales par exemple, rend la lecture plus intuitive qu’un simple texte descriptif. De même, un schéma anatomique ou une image de radiologie accompagnée d’une légende pertinent clarifie les conclusions du professionnel de santé.
La reformulation active est une autre stratégie précieuse dans la rédaction. Transformer des phrases passives en formulations actives dynamise le texte et limite les ambiguïtés. Par exemple, au lieu d’écrire « il a été constaté une douleur », préférez « le patient présente une douleur ». Cela attribue clairement l’action au sujet concerné.
Enfin, la relecture critique est une étape incontournable. Il s’agit de vérifier non seulement les fautes d’orthographe et de syntaxe, mais aussi la rigueur scientifique du compte rendu. Inviter un collègue à examiner le document avant sa validation peut également contribuer à améliorer la clarté et la précision.
Les erreurs courantes à éviter pour garantir la clarté et la précision du compte rendu clinique
Malgré l’importance cruciale de la rédaction dans le domaine médical, plusieurs erreurs fréquemment commises risquent de réduire considérablement la qualité d’un compte rendu clinique. D’abord, une rédact ion trop abrégée ou remplie de jargon excessif peut compromettre la compréhension par d’autres professionnels, spécialement ceux évoluant en dehors de la spécialité détaillée. Il convient alors de privilégier un équilibre entre simplicité et exactitude.
Une autre erreur répandue est la négligence de la chronologie des faits. En omettant de présenter les événements dans un ordre logique, le lecteur peut se perdre, entrainant une perte d’informations clés. Pour illustrer, un rapport qui traite d’un traitement avant de mentionner le diagnostic initial perturbe la lecture et nuit à la cohérence du document.
De plus, le manque de neutralité dans la rédaction peut également être problématique. Les propos subjectifs ou les jugements de valeur doivent absolument être exclus pour maintenir un ton professionnel et objectif. Par exemple, des expressions telles que « le patient est difficile » ou « la douleur semble exagérée » sont à proscrire au profit de descriptions factuelles et mesurées.
La mauvaise maîtrise de la syntaxe médicale conduit souvent à des phrases longues et complexes, source de confusion. Une syntaxe claire, concise et bien segmentée ainsi que des phrases courtes permettent d’éviter les interprétations divergentes.
Enfin, ne pas respecter la confidentialité et les règles déontologiques dans la rédaction du rapport patient expose à des risques légaux et éthiques. Une attention particulière doit être portée sur la protection des données personnelles, en anonymisant les informations si nécessaire.
Outils et ressources indispensables pour améliorer la rédaction médicale des comptes rendus cliniques
Pour parfaire la rédaction des comptes rendus cliniques, plusieurs outils et ressources peuvent être mobilisés par les professionnels de santé. Parmi ceux-ci, les logiciels spécialisés de rédaction médicale facilitent la structuration, l’orthographe et la terminologie adaptée. Ils proposent souvent des modèles prédéfinis conformes aux standards actuels, ce qui garantit une uniformisation des documents.
En complément, des dictionnaires médicaux numériques et des bases de données fiables permettent de vérifier la syntaxe médicale et les définitions afin d’éviter les erreurs factuelles. L’usage de plateformes collaboratives est également en plein essor, où plusieurs praticiens peuvent annoter et suggérer des modifications directement sur le rapport, favorisant ainsi un vrai travail d’équipe.
La formation continue joue un rôle clé. Participer à des sessions spécifiques dédiées à la rédaction médicale contribue à maintenir une certaine rigueur et à actualiser les connaissances des normes en vigueur. Cette approche préventive permet de réduire les erreurs et d’améliorer la qualité du document médical au fil du temps.
Voici un tableau synthétique des outils recommandés en rédaction médicale :
| Outil | Fonction | Avantages |
|---|---|---|
| Logiciels de rédaction médicale | Structuration et rédaction | Modèles préformatés, correction orthographique adaptée |
| Dictionnaires médicaux numériques | Vérification terminologique | Accès rapide aux définitions, normes actualisées |
| Plateformes collaboratives | Révision et collaboration | Commentaires en temps réel, amélioration collective |
| Formations et ateliers spécialisés | Perfectionnement continu | Mises à jour régulières, échanges entre professionnels |
Quiz interactif : Rédaction d’un compte rendu clinique
Testez vos connaissances sur la rédaction claire et précise d’un compte rendu clinique.
Illustrations pratiques pour bien structurer un rapport patient dans le cadre d’une rédaction médicale efficace
La structuration du compte rendu clinique ne doit pas être laissée au hasard. Pour démontrer l’importance de cette démarche, prenons l’exemple d’un professionnel de santé qui reçoit un patient souffrant de douleurs abdominales. Le rapport débutera toujours par les informations d’identification (nom, âge, date). Ensuite, la présentation du motif de consultation doit être claire et succincte : « Douleur abdominale aiguë localisée dans le quadrant inférieur droit depuis 48 heures. »
Il est indispensable d’énumérer ensuite les antécédents médicaux pertinents, comme une chirurgie abdominale ou une allergie médicamenteuse. L’examen clinique suivra, soulignant les observations précises telles que la température, la présence de rigidité ou de douleur déclenchée à la palpation.
Le diagnostic différentiel doit alors être listé, accompagné des investigations prescrites : échographie, prise de sang, examen des signes vitaux. Le traitement envisagé et les recommandations pour le suivi viendront conclure la partie médicale.
Une bonne structuration se traduit aussi par l’utilisation systématique de titres, sous-titres et listes à puces qui permettent une lecture rapide et efficace. Voici un exemple synthétique de cette organisation :
- Identification du patient
- Motif de consultation
- Antécédents médicaux
- Examen clinique
- Diagnostic
- Traitement et suivi
Cette méthode facilite également le transfert des informations entre spécialistes ou dans le cadre de consultations ultérieures. Une rédaction médicale claire et précise devient alors un véritable acte professionnel, indispensable dans la gestion efficace des soins.